
Аденома простати (ГПЗ): симптоми, обстеження, медикаменти, коли операція
26.04.2026БЛОГ УРОЛОГА СЕРГІЯ ЛЮЛЬКО
Простатит: симптоми, причини, обстеження та сучасне лікування.

Простатит: симптоми, причини, CPPS, аналізи та сучасне лікування без міфів
Пече при сечовипусканні? Тягне у промежині? Часто хочеться в туалет, хоча сечі небагато? Після сечовипускання залишається відчуття, що сечовий міхур випорожнився не повністю? Симптоми то зникають, то повертаються після переохолодження, алкоголю, стресу, сексу, тривалого сидіння або поїздки за кермом?
У такій ситуації багато чоловіків майже автоматично думають: «Це простатит». Далі часто починається типова помилка: антибіотики без обстеження, свічки “від простати”, поради з форумів, страх імпотенції, страх безпліддя, страх раку та роки лікування діагнозу, який ніхто нормально не розібрав.
Проблема в тому, що простатит — це не одна проста хвороба з однією причиною та однією таблеткою. За однаковими скаргами можуть стояти різні механізми: бактеріальна інфекція, хронічний тазовий больовий синдром, спазм м’язів тазового дна, уретрит, інфекції, що передаються статевим шляхом, доброякісна гіперплазія простати, гіперактивний сечовий міхур або поєднання декількох проблем одночасно.
Саме тому сучасний підхід до простатиту — це не “дати антибіотик на всякий випадок”. Правильний підхід — зрозуміти, що саме викликає симптоми у конкретного пацієнта.
Коротко: що важливо зрозуміти про простатит
Простатит — це не завжди бактеріальна інфекція передміхурової залози. У багатьох чоловіків симптоми пов’язані з хронічним тазовим больовим синдромом, спазмом тазового дна, подразненням сечового міхура, уретритом, інфекціями, що передаються статевим шляхом, доброякісною гіперплазією простати або поєднанням кількох причин.
Головна помилка — лікувати будь-який біль у промежині або печіння в сечівнику як “бактерію в простаті”. Якщо причина не бактеріальна, антибіотики не вирішують проблему і можуть тільки заплутати діагностику.
Сучасна консультація уролога при симптомах простатиту має відповідати не на одне питання “який препарат пити?”, а на інше: який механізм створює симптоми саме у цього пацієнта.
Що таке простатит простими словами?
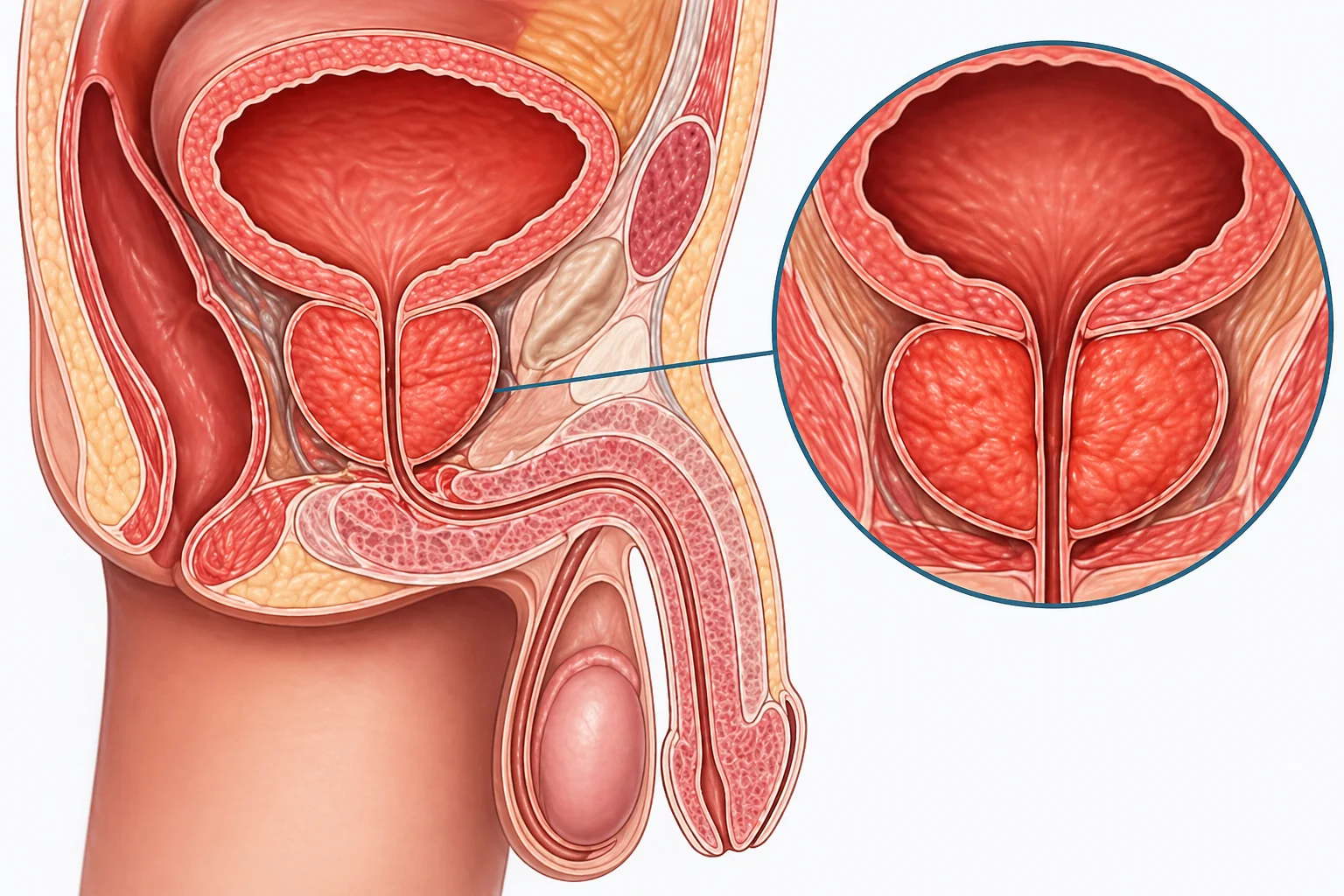
Простатит — це запальний або хронічний больовий процес у ділянці передміхурової залози та структур малого таза. Передміхурова залоза розташована під сечовим міхуром, оточує початкову частину сечівника та бере участь у формуванні еякуляту.
Коли в ділянці простати або навколишніх тазових структур виникає запалення, набряк, подразнення нервів, порушення кровообігу або спазм м’язів тазового дна, чоловік може відчувати біль, печіння, часті позиви до сечовипускання, дискомфорт після еякуляції, тиск у промежині або проблеми з ерекцією.
Але ключовий момент: не кожен біль у промежині — це бактеріальний простатит. І не кожне печіння означає, що потрібно пити антибіотики.
Які симптоми найчастіше пов’язують із простатитом?

- біль або тиск у промежині;
- печіння під час сечовипускання;
- дискомфорт у сечівнику;
- часті позиви до туалету;
- нічні сечовипускання;
- слабкий струмінь сечі;
- відчуття неповного випорожнення сечового міхура;
- дискомфорт після еякуляції;
- біль у паху, яєчках, куприку або нижній частині живота;
- погіршення ерекції;
- тривога через постійні симптоми.
У практиці уролога дуже часто пацієнт описує не один симптом, а цілий комплекс: “тягне”, “пече”, “тисне”, “часто бігаю в туалет”, “після сидіння гірше”, “після сексу дискомфорт”, “аналізи нормальні, але симптоми є”.
Чому тема простатиту настільки заплутана?
Тому що під словом «простатит» пацієнти часто мають на увазі абсолютно різні стани. Один чоловік має гострий бактеріальний процес із температурою та вираженим запаленням. Інший роками живе з тазовим болем, спазмом тазового дна та нормальними аналізами. Третій має симптоми нижніх сечових шляхів через доброякісну гіперплазію простати, але впевнений, що це “хронічний простатит”.
Саме тому сучасна урологія давно відійшла від примітивної логіки: «є дискомфорт — значить потрібно більше антибіотиків». У реальній практиці важливі не тільки симптоми, а й механізм, який ці симптоми створює.
Які бувають види простатиту?
Розділення простатиту на різні форми потрібне не для академічної складності. Воно напряму впливає на лікування. Якщо у пацієнта бактеріальна інфекція — одна логіка. Якщо CPPS та тазове дно — зовсім інша. Якщо симптоми дає сечовий міхур або доброякісна гіперплазія простати — третя.
- Гострий бактеріальний простатит — температура, озноб, сильний біль, виражене запалення, іноді різке погіршення сечовипускання.
- Хронічний бактеріальний простатит — рецидивуючі інфекції, періодичні загострення, бактерії підтверджуються в аналізах.
- CPPS / хронічний тазовий больовий синдром — частий варіант, коли є біль або дискомфорт, але немає стабільного підтвердження бактеріальної інфекції.
- Безсимптомний запальний простатит — випадкові лабораторні зміни без активних скарг.
Найбільша пастка — називати будь-який тазовий біль “хронічним простатитом” і роками лікувати його антибіотиками. У багатьох чоловіків головна проблема — не бактерія, а CPPS, тазове дно, нервова чутливість, стрес, сидячий спосіб життя або overlap із симптомами сечового міхура.
Гострий бактеріальний простатит: коли це справді інфекція
Гострий бактеріальний простатит — це не “легкий дискомфорт”, а гострий запальний стан. Він може супроводжуватися температурою, ознобом, вираженим болем у промежині, болючим сечовипусканням, слабкістю та іноді різким погіршенням відтоку сечі.
У такій ситуації потрібна швидка оцінка уролога, аналізи, посів сечі та лікування за показаннями. Самолікування, прогрівання, масаж простати або спроби “перетерпіти” можуть бути небезпечними.
Головна відмінність гострого бактеріального простатиту від CPPS — системність симптомів. Якщо є температура, озноб, виражена слабкість, сильний біль і різке погіршення сечовипускання, це не схоже на звичайний хронічний тазовий біль.
CPPS vs бактеріальний простатит: у чому різниця?
| Ознака | Бактеріальний простатит | CPPS / хронічний тазовий біль |
|---|---|---|
| Температура | Може бути, особливо при гострому процесі | Зазвичай немає |
| Бактерії в аналізах | Часто підтверджуються | Часто не визначаються |
| Антибіотики | Можуть бути основою лікування | Не вирішують проблему, якщо інфекції немає |
| Зв’язок зі стресом | Може бути другорядним | Часто дуже виражений |
| Спазм тазового дна | Не головна ознака | Один із частих механізмів |
| Мігруючий біль | Менш типовий | Дуже типовий |
| Аналізи | Часто є ознаки запалення або інфекції | Можуть бути нормальними |
Коли симптоми більше схожі на CPPS, а не на бактеріальний простатит?
На CPPS частіше вказує ситуація, коли симптоми тривають довго, повертаються хвилями, посилюються після сидіння, стресу, сексу або фізичного перенапруження, але при цьому немає температури, ознобу та стабільного підтвердження бактеріальної інфекції в аналізах.
Типовий сценарій: чоловік має біль або тиск у промежині, печіння, дискомфорт після еякуляції, часті позиви до сечовипускання, але посіви не підтверджують бактеріальну причину. У такій ситуації повторювати антибіотики без переоцінки діагнозу — слабка стратегія.
CPPS не означає, що “проблема психологічна” або “пацієнт усе вигадує”. Це реальний хронічний больовий стан, у якому можуть брати участь тазове дно, нервова система, стрес, больова сенситизація, сечовий міхур та поведінкові тригери.
Хронічний бактеріальний простатит: коли бактерії справді мають значення
Хронічний бактеріальний простатит — це ситуація, коли симптоми повторюються, а бактеріальна причина підтверджується обстеженням. Зазвичай мова йде не про “відчуття інфекції”, а про конкретні дані: аналізи, посіви, повторюваність епізодів та зв’язок із інфекційним процесом.
Саме тут антибіотики можуть бути частиною лікування. Але навіть у цьому випадку терапія має бути обґрунтованою: не “будь-який антибіотик”, не “на всякий випадок”, не “бо колись допомогло”, а лікування після оцінки симптомів, ризиків і результатів аналізів.
Якщо бактерії не підтверджуються, а симптоми тривають роками, потрібно чесно переглянути діагноз. У багатьох чоловіків у такій ситуації причина не в інфекції, а в CPPS, тазовому дні, LUTS або поєднанні кількох механізмів.
Чому антибіотики не завжди допомагають?
Антибіотик працює тоді, коли є бактеріальна причина. Але антибіотик не лікує спазм тазового дна, хронічний тазовий біль, нервову сенситизацію, стрес, сидячий спосіб життя або гіперактивний сечовий міхур.
У практиці дуже часто зустрічається сценарій: чоловік приймав 3–4 курси антибіотиків, тимчасово стало легше, потім симптоми повернулися. Він думає: “інфекцію не долікували”. А реальна причина може бути іншою: тазове дно, CPPS, тривожність, подразнення сечового міхура або доброякісна гіперплазія простати.
Безконтрольний прийом антибіотиків може створити нові проблеми: резистентність, побічні ефекти, порушення мікрофлори та ускладнення подальшої діагностики.
LUTS: чому не кожне часте сечовипускання — це простатит?
LUTS — це симптоми нижніх сечових шляхів. До них належать часте сечовипускання, нічні походи в туалет, термінові позиви, слабкий струмінь сечі, переривчасте сечовипускання, натужування та відчуття неповного випорожнення.
Проблема в тому, що багато LUTS-симптомів пацієнти автоматично називають “простатитом”. Але такі симптоми можуть бути пов’язані не лише з простатою.
- Доброякісна гіперплазія простати може давати слабкий струмінь, нічні сечовипускання та відчуття неповного випорожнення.
- Гіперактивний сечовий міхур може давати часті та раптові позиви без бактеріального простатиту.
- Запалення або подразнення сечового міхура може давати печіння та часті позиви.
- Спазм тазового дна може імітувати проблеми із сечовипусканням.
- Камінь нижньої третини сечоводу іноді може маскуватися під урологічний дискомфорт, який пацієнт називає “простатитом”.
Найчастіший сценарій: чоловік 35–55 років приходить із фразою “у мене хронічний простатит”, але після розмови видно, що половина скарг — це LUTS. У такому випадку потрібно оцінювати не лише простату, а й сечовий міхур, залишкову сечу, струмінь сечі, об’єм простати та поведінкові фактори.
Pelvic floor: чому тазове дно стало ключовою темою сучасної урології?
М’язи тазового дна — це не абстрактна тема. Вони можуть бути реальним джерелом болю, печіння, тиску в промежині та дискомфорту після сидіння.
Коли людина живе у постійному стресі, багато сидить, мало рухається, часто напружує живіт, сідниці або тазові м’язи, може формуватися хронічне перенапруження тазового дна. Пацієнт цього зазвичай не відчуває як “я напружив м’яз”. Він просто має симптоми: печіння, тиск, біль, часті позиви, дискомфорт після еякуляції.
У реальній практиці дуже типовий портрет: чоловік 30–45 років, сидяча робота, автомобіль, стрес, нормальні аналізи, декілька курсів антибіотиків, симптоми хвилями. У такому випадку просто шукати “сильніший антибіотик” — слабка стратегія.
Важливий нюанс: тазове дно часто треба не “качати”, а розслабляти
При CPPS та pelvic floor dysfunction проблема часто не в слабкості м’язів, а в їхньому хронічному перенапруженні. Тому стандартна логіка “треба зміцнювати тазове дно” може бути помилковою.
У частини чоловіків важливішими є розслаблення, розтягнення, робота з диханням, зменшення захисного напруження, корекція сидячих навантажень та поступове повернення нормальної рухливості.
Це не означає, що пацієнт має самостійно шукати випадкові вправи в інтернеті. Неправильно підібрані вправи можуть посилити симптоми. Якщо є підозра на pelvic floor dysfunction, тактика має бути індивідуальною.
Чому людина може не помічати спазм тазового дна?
Тому що це часто формується поступово. При хронічному стресі нервова система переходить у режим постійного напруження. У частини чоловіків це проявляється стисканням щелеп, напругою шиї, спазмом спини, а паралельно — хронічним напруженням тазового дна.
Чоловік не завжди може сказати: “я напружую тазові м’язи”. Він відчуває наслідок: тиск, печіння, біль, дискомфорт після сидіння або еякуляції.
Чому pelvic floor може давати симптоми «простатиту»?
Перенапружені тазові м’язи можуть:
- тиснути на нервові структури;
- порушувати нормальне розслаблення під час сечовипускання;
- викликати відчуття печіння;
- створювати тиск у промежині;
- провокувати дискомфорт після еякуляції;
- імітувати симптоми запалення простати.
Саме тому частина чоловіків роками лікує “простатит”, хоча основна проблема — хронічний pelvic floor dysfunction.

Що зазвичай робить уролог на консультації при симптомах простатиту?
Нормальна консультація уролога — це не “у вас простатит, ось антибіотик на 14 днів”. Сучасний підхід — це спроба зрозуміти, який саме механізм формує симптоми у конкретного чоловіка.
У практиці уролога в Києві дуже часто зустрічаються пацієнти, які вже проходили декілька курсів лікування, але так і не отримали чіткої відповіді: це бактеріальна проблема, CPPS, pelvic floor dysfunction, LUTS, STI-overlap чи комбінація декількох факторів.
Саме тому на консультації важливі не лише аналізи, а й логіка симптомів:
- коли почалися симптоми;
- що їх провокує;
- чи є зв’язок із сидінням, стресом або сексом;
- чи були ІПСШ або уретрит;
- чи є нічні сечовипускання;
- чи є слабкий струмінь сечі;
- чи допомагали антибіотики;
- чи повертаються симптоми після лікування;
- чи є біль після еякуляції;
- чи є тривожність та постійний контроль симптомів.
У багатьох випадках уже після детальної розмови стає зрозуміло, що проблема не вкладається у стару схему “бактерія в простаті”. Саме тому сучасна урологія все більше говорить про CPPS, pelvic floor dysfunction, overlap із LUTS та роль нервово-м’язового компоненту.
Які симптоми частіше говорять про уретрит або ІПСШ?
Уретрит та інфекції, що передаються статевим шляхом, частіше підозрюють тоді, коли домінує печіння саме в сечівнику, є виділення, свербіж, дискомфорт після нового статевого контакту або симптоми з’явилися після сексуального ризику.
У такій ситуації неправильно автоматично називати це “простатитом”. Потрібно оцінити анамнез, сексуальні ризики, симптоми, аналіз сечі та тести на ІПСШ за показаннями.
Це важливо ще й тому, що тактика при CPPS, бактеріальному простатиті та уретриті різна. Якщо лікувати все одним словом “простатит”, можна пропустити реальну причину або отримати кілька непотрібних курсів антибіотиків.
Гострий бактеріальний простатит: коли ситуація може бути невідкладною?
Гострий бактеріальний простатит — це не той стан, який варто лікувати по форумах або “перечекати”. Це гострий інфекційний процес, який може супроводжуватися високою температурою, ознобом, різким болем та вираженим погіршенням загального стану.
Типові симптоми:
- температура;
- озноб;
- сильний біль у промежині;
- різке печіння при сечовипусканні;
- утруднене сечовипускання;
- відчуття сильного тиску в тазу;
- виражена слабкість;
- іноді — гостра затримка сечі.
Саме при гострому бактеріальному простатиті антибіотики можуть бути критично важливою частиною лікування. Але навіть у такій ситуації терапія повинна базуватися на нормальній урологічній оцінці, а не випадковому виборі препарату.
Хронічний бактеріальний простатит: чому рецидиви повертаються?
При хронічному бактеріальному простатиті симптоми можуть бути хвилеподібними: періоди покращення змінюються загостреннями. Частина пацієнтів описує ситуацію так: “начебто пролікувався, але через декілька місяців усе повернулося”.
У таких випадках важливо не просто повторювати один і той самий антибіотик, а зрозуміти:
- чи справді бактерія є причиною симптомів;
- чи були адекватні посіви;
- чи є overlap із CPPS;
- чи є порушення сечовипускання;
- чи є залишкова сеча;
- чи є супутній pelvic floor dysfunction;
- чи немає повторного зараження або STI.
Саме тут часто виникає помилка нескінченних курсів антибіотиків без переоцінки ситуації.
Чому сучасне лікування CPPS — мультимодальне?
Одна з головних змін сучасної урології — розуміння, що CPPS часто не має однієї “чарівної таблетки”. У багатьох чоловіків проблема складається одразу з декількох компонентів:
- м’язовий спазм;
- підвищена нервова чутливість;
- стрес;
- порушення сну;
- сидячий спосіб життя;
- LUTS;
- тривожний контроль симптомів;
- страх хронічної хвороби;
- сексуальна тривога;
- подразнення сечового міхура.
Саме тому в сучасному підході можуть комбінуватися:
- робота з тазовим дном;
- корекція способу життя;
- нормалізація фізичної активності;
- контроль LUTS;
- лікування підтверджених інфекцій;
- зниження тригерів;
- робота зі стресом та хронічною тривогою.
Pelvic floor dysfunction: чому “качати тазове дно” іноді помилка?
Одна з найчастіших помилок після читання форумів — чоловік знаходить вправи Кегеля і починає ще сильніше напружувати тазове дно, хоча проблема вже полягає у хронічному перенапруженні.
При pelvic floor dysfunction у частини пацієнтів ключовим завданням стає не “посилення”, а навпаки:
- розслаблення тазових м’язів;
- зниження хронічного спазму;
- нормалізація дихання;
- робота з поставою та сидінням;
- зменшення постійного м’язового напруження;
- робота з фізичним терапевтом при показаннях.
Саме тому універсальні поради “всім качати тазове дно” — примітивна та часто помилкова стратегія.
Чому форуми про простатит часто погіршують стан?
У практиці це дуже типовий сценарій: чоловік починає читати форуми про простатит і через декілька тижнів його тривога стає сильнішою, ніж на старті.
Людина починає:
- постійно перевіряти симптоми;
- шукати “приховану інфекцію”;
- читати історії про імпотенцію;
- боятися безпліддя;
- самостійно комбінувати препарати;
- міняти антибіотики;
- зациклюватися на відчуттях у промежині.
У результаті формується behavioral loop: чим більше людина фокусується на симптомах, тим сильніше нервова система їх “підсвічує”.
Коротко: що важливо зрозуміти про простатит?
- не кожен тазовий біль — бактерія;
- не кожен LUTS — простатит;
- CPPS дуже поширений;
- pelvic floor dysfunction часто недооцінюють;
- антибіотики не універсальне рішення;
- ІПСШ потрібно відрізняти від CPPS;
- нормальні аналізи не означають, що симптомів “немає”;
- стрес та нервова система можуть підтримувати симптоми;
- хронічний простатит — не завжди “хронічна інфекція”;
- правильна діагностика важливіша за хаотичне лікування.

FAQ: часті питання про простатит
1. Чи можна секс при простатиті?
У більшості випадків так, якщо секс не викликає вираженого болю або різкого погіршення симптомів. Якщо після еякуляції стабільно стає гірше, це треба обговорити з урологом.
2. Чи заразний простатит?
Сам простатит — ні. Але деякі інфекції, які можуть давати схожі симптоми, передаються статевим шляхом.
3. Чи можна спорт?
Так, помірна фізична активність часто корисна, особливо при сидячому способі життя. Але навантаження треба підбирати з урахуванням симптомів.
4. Чи можна велосипед?
Можна не всім. Якщо після велосипеда посилюється біль у промежині, потрібно змінити навантаження або обговорити це з лікарем.
5. Чи можна алкоголь?
У багатьох чоловіків алкоголь провокує загострення симптомів. Особливо часто це стосується печіння, частих позивів і подразнення сечового міхура.
6. Чи можна сауну?
При гострому процесі з температурою — ні. При хронічних симптомах усе залежить від конкретної ситуації та реакції організму.
7. Чи може бути температура?
Так, при гострому бактеріальному простатиті температура та озноб можливі. Це не той випадок, коли варто чекати тижнями.
8. Чи впливає простатит на ерекцію?
Може впливати через біль, тривогу, сон, стрес та очікування дискомфорту. Але це не означає, що простатит автоматично призводить до імпотенції.
9. Чи буває простатит без болю?
Так, іноді переважають симптоми сечовипускання або дискомфорт без вираженого болю.
10. Чи потрібен ПСА?
ПСА потрібен за віком та показаннями, а не всім однаково. Результат повинен оцінювати уролог у контексті симптомів та обстеження.
11. Чи потрібна МРТ?
Не всім. МРТ не є стартовим обстеженням для кожного пацієнта із симптомами простатиту.
12. Чи може це бути рак?
Більшість симптомів простатиту не означає рак, але оцінка ризиків має бути індивідуальною. Особливо важливо не ігнорувати ПСА за показаннями, кров у сечі та інші тривожні симптоми.
13. Чи буває простатит у молодих?
Так. У молодих чоловіків часто зустрічаються CPPS, уретрит, STI-overlap та симптоми, пов’язані зі стресом і сидячою роботою.
14. Чи впливає мастурбація?
Універсальної заборони немає. Важливо, чи погіршуються симптоми після еякуляції та чи є біль.
15. Чи можна гріти простату?
Без діагнозу самостійно робити прогрівання не варто, особливо при підозрі на гострий процес.
16. Чи допомагають свічки?
Свічки не є універсальним лікуванням. Все залежить від причини симптомів.
17. Чи можуть аналізи бути нормальні?
Так, особливо при CPPS та м’язово-нервовому компоненті. Нормальні аналізи не означають, що симптоми “вигадані”.
18. Чи може бути через стрес?
Стрес може підсилювати больову чутливість, спазм тазового дна та частоту симптомів.
19. Чи проходить простатит сам?
Іноді симптоми тимчасово зменшуються, але без розуміння причини вони часто повертаються.
20. Чи можна повністю вилікувати простатит?
Це залежить від форми. Бактеріальні варіанти та CPPS мають різну логіку лікування.
21. Чи потрібно лікувати партнерку?
Тільки якщо підтверджена інфекція, що передається статевим шляхом, або є відповідні показання.
22. Чи може простатит впливати на сперму?
У частини чоловіків інфекційні або запальні процеси можуть впливати на показники сперми.
23. Чи потрібно робити УЗД?
Часто так, особливо якщо є LUTS, підозра на залишкову сечу, доброякісну гіперплазію простати або інші урологічні причини симптомів.
24. Чи можна лікуватися тільки БАДами?
Ні. БАДи не замінюють діагностику та лікування причини симптомів.

Висновок
Простатит — це не просто “запалення простати”. У багатьох чоловіків симптоми формуються через поєднання різних механізмів: бактеріальна інфекція, CPPS, спазм тазового дна, LUTS, уретрит, STI-overlap, доброякісна гіперплазія простати, стрес, сидячий спосіб життя або подразнення сечового міхура.
Саме тому сучасний підхід до простатиту — це не автоматичний курс антибіотиків, а нормальна урологічна діагностика, оцінка симптомів, виключення небезпечних станів та індивідуальний план лікування.
У сучасній урології дедалі більше уваги приділяється CPPS, pelvic floor dysfunction, симптомам нижніх сечових шляхів, нервово-м’язовому компоненту та поведінковим тригерам. І саме тому частині чоловіків потрібен не “ще один антибіотик”, а комплексний розбір ситуації.
Якщо симптоми повертаються, аналізи суперечливі або лікування роками не дає стабільного результату — важливо не продовжувати хаотичне самолікування, а нормально розібратися з причиною симптомів.
Потрібна консультація уролога? Запис на прийом здійснюється за попереднім записом у Києві.

